Kluczowe ryzyka zdrowotne w Polsce w 2024 r. - ukazał się dokument programowy Instytutu Człowieka Świadomego
W Polsce czynniki behawioralne, takie jak palenie tytoniu, nadciśnienie, wysokie BMI, odpowiadają za utratę ok. 49% lat przeżytych w zdrowiu oraz za ok. 44% zgonów. - Od lat mówi się o konieczności zmiany paradygmatu opieki zdrowotnej z modelu opartego na medycynie naprawczej na model prewencyjny, oparty o kształtowanie prozdrowotnych nawyków i wczesną profilaktykę. Najwyższy czas, aby przejść do konkretów – podkreśla dr Jerzy Gryglewicz.
Instytut Człowieka Świadomego bazując na analizie dokumentów strategicznych państwa, takich jak Krajowy Plan Transformacji na lata 2022-2026 (opracowany przez Ministerstwo Zdrowia i zatwierdzony przez Komisję Europejską), oraz aktualnych danych epidemiologicznych i klinicznych, przygotował raport pt. „Kluczowe ryzyka zdrowotne w Polsce, stan na styczeń 2024”, w którym wskazano kierunki działań zmierzających do poprawy stanu zdrowia Polaków. Ich celem powinno być zmniejszenie wpływu czynników ryzyka na zdrowie i zwiększenie świadomości społeczeństwa na temat znaczenia profilaktyki zdrowotnej.
Dr Gryglewicz: najwyższy czas przejść do konkretów
– Krajowy Plan Transformacji, opracowany na bazie rekomendacji Komisji Europejskiej, stanowi drogowskaz dla decydentów przy tworzeniu i aktualizowaniu polityk zdrowotnych, określając priorytetowe kierunki rozwoju dla polskiego systemu ochrony zdrowia. Koncentruje się na najważniejszych czynnikach ryzyka utraty zdrowia, które odgrywają kluczową rolę w monitorowaniu stanu zdrowia populacji i skutecznego zapobiegania chorobom cywilizacyjnym, zwłaszcza w kontekście procesu starzenia się społeczeństwa. Profilaktyka, w tym edukacja zdrowotna i szeroko zakrojone działania z zakresu zdrowia publicznego, są najefektywniejszym sposobem na poprawę jakości życia obywateli i kształtowanie dobrostanu społecznego. Od lat mówi się o konieczności zmiany paradygmatu opieki zdrowotnej z modelu opartego na medycynie naprawczej na model prewencyjny, oparty o kształtowanie prozdrowotnych nawyków i wczesną profilaktykę. Najwyższy czas, aby przejść do konkretów – podkreśla dr Jerzy Gryglewicz, lider projektu MBA w Ochronie Zdrowia Uczelni Łazarskiego, ekspert Center of Value Based Healthcare, razem z dr. Januszem Krupą odpowiedzialny za merytoryczne przygotowanie dokumentu.
PRZECZYTAJ TAKŻE: Małecka-Libera: poziom finansowania Narodowego Programu Zdrowia Publicznego jest żenujący
Kluczowe zagadnienia i wnioski zawarte w raporcie
- Istotny wpływ na funkcjonowanie społeczeństwa ma prowadzenie spójnej i efektywnej polityki państwa w zakresie zdrowia publicznego, której celem powinno być wydłużanie i poprawa jakości życia obywateli. Dlatego, zmniejszenie oddziaływania głównych czynników ryzyka, wczesne wykrywanie stanów chorobowych, kształtowanie właściwych zachowań prozdrowotnych oraz kreowanie warunków umożliwiających zachowanie i poprawę zdrowia, powinno być głównym celem polityki zdrowotnej państwa.
- Czynnik ryzyka to cecha, stan lub zachowanie, które zwiększa prawdopodobieństwo zachorowania. Behawioralne czynniki ryzyka miały większy wpływ na DALY (z ang. disability adjusted life years – lata życia skorygowane niesprawnością) w Polsce niż w Unii Europejskiej – o 26% większy niż średnia Europejska. W Polsce grupa czynników behawioralnych odpowiadała za utratę ok. 49% lat przeżytych w zdrowiu oraz za ok. 44% zgonów. Mając na uwadze tak istotny ich wpływ na zdrowie, konieczne jest zadbanie o edukację zdrowotną i profilaktykę oraz nadanie priorytetu zdrowiu publicznemu w polityce państwa.
- Średnia długość życia Polaków w 2018 r. była krótsza o kilka lat niż w UE: w przypadku mężczyzn o 4,6 lata, natomiast w przypadku kobiet o 1,9 lata.
- Zagadnienia dotyczące zapobiegania chorobom, w szczególności cywilizacyjnym, opisane są w dokumentach strategicznych państwa. Kluczowym dokumentem jest strategiczny Krajowy Plan Transformacji (KPT), który wyznacza priorytety polityki zdrowotnej i określa 20 czynników ryzyka mających kluczowy wpływ na długość i jakość życia obywateli w Polsce.
- Do najważniejszych zmian demograficznych mających wpływ na organizację i funkcjonowanie opieki zdrowotnej należą: starzenie się społeczeństwa, brak zastępowalności pokoleń oraz nadumieralność mężczyzn.
- Najważniejszym czynnikiem ryzyka powodującym wiele chorób w Polsce jest palenie tytoniu. W 2022 roku codziennie paliło tytoń 28,8% dorosłych Polaków (30,8% mężczyzn i 27,1% kobiet). Kolejne zagrożenia zdrowotne to wysokie ciśnienie krwi i wysokie BMI.
- Wysokie ciśnienie krwi stwierdza się u około 30–45% dorosłej populacji. Podwyższone ciśnienie tętnicze jest najważniejszym czynnikiem ryzyka przedwczesnej śmierci z powodu choroby niedokrwiennej serca, udaru mózgu oraz głównym czynnikiem ryzyka niewydolności serca, migotania przedsionków, przewlekłej choroby nerek, choroby tętnic obwodowych i pogorszenia funkcji poznawczych.
- Na otyłość choruje 21% Polaków, a 38% ma nadwagę. Otyłość potencjalnie ma wpływ na wystąpienie ponad 200 powikłań, w tym w szczególności cukrzycy typu 2, choroby układów: sercowo-naczyniowego, oddechowego, wydzielania wewnętrznego, pokarmowego, moczowo-płciowego, a także narządu ruchu i skóry oraz niektórych nowotworów złośliwych.
- Nadmierne spożywanie alkoholu znajduje się na trzecim miejscu w Europie wśród czynników ryzyka zdrowotnego populacji (po papierosach i nadciśnieniu). Spożywanie alkoholu jest przyczyną 12% (u mężczyzn) i 2% (u kobiet) przedwczesnych zgonów oraz niesprawności.
- W Polsce rozpoznano cukrzycę u ponad 3,4 mln osób. Jest ona przyczyną wielu powikłań zdrowotnych – u jednej trzeciej chorych dochodzi do retinopatii cukrzycowej, tyle samo zapada na choroby układu krążenia.
- Częstość występowania hipercholesterolemii w Polsce szacowana jest na 60-80% osób w populacji powyżej 18. r.ż. i jest ona odpowiedzialna za takie schorzenia jak: choroba niedokrwienna serca, udar mózgu i choroba tętnic obwodowych.
- Osteoporoza występuje u 22,1% kobiet oraz 6,6% mężczyzn. Brak odpowiedniej diagnozy i leczenia tej choroby często prowadzi do złamań, miedzy innymi, kości udowej i kręgosłupa, które są przyczyną nadmiernych hospitalizacji, niepełnosprawności i przedwczesnych zgonów w populacji po 65. r.ż.
- Polska w stosunku do średniej dla krajów OECD ma gorsze wskaźniki dotyczące oczekiwanej długości życia wynoszącej 75,5 roku (średnia OECD wynosi 80,3 roku) oraz śmiertelności możliwej do uniknięcia (w Polsce 344 zgony na 100 tys., średnia OECD to 237 zgonów na 100 tys.).
- Polska ma wyraźnie niższy wskaźnik populacji objętej podstawową opieką zdrowotną - 94% przy średniej dla krajów OECD wynoszącej 97,9%. W Polsce odnotowano także wysoką liczbę hospitalizacji możliwych do uniknięcia - 663 na 100 tys. osób (średnia dla krajów OECD to 463 hospitalizacje na 100 tys. osób).
- W obszarze profilaktyki zdrowotnej Polska charakteryzuje się również gorszymi wskaźnikami niż średnia w krajach OECD. Przykładowo, liczba wykonywanych mammografii: według danych za 2021 r. w ciągu ostatnich 2 lat objęła tylko 33,2% Polek w wieku 50-69 lat, przy średniej dla krajów OECD wynoszącej 55,1%.
Najistotniejsze czynniki ryzyka utraty lat życia w zdrowiu w Polsce
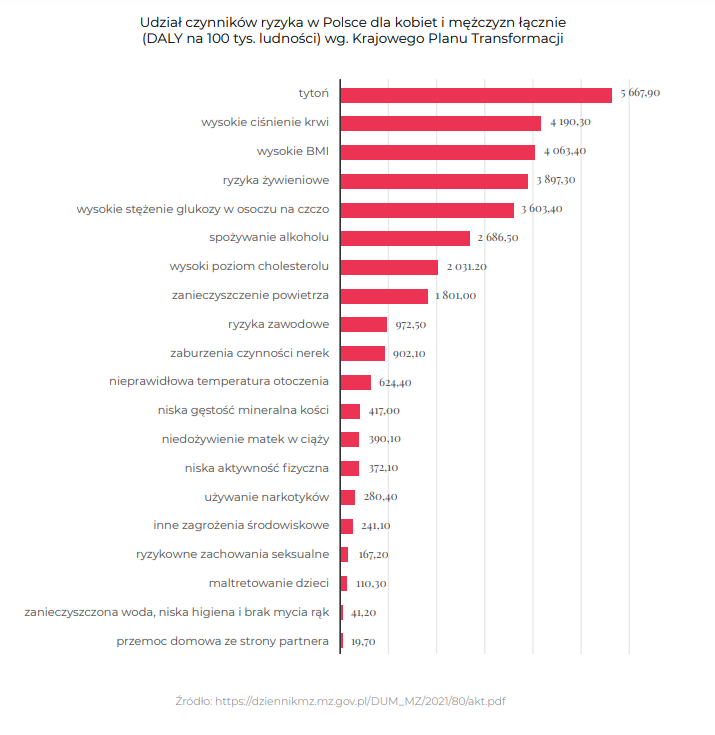
W raporcie przypomniano 20 czynników ryzyka mających kluczowy wpływ na długość i jakość życia obywateli w Polsce, które zostały określone w Krajowym Planie Transformacji na lata 2022-2026. Najistotniejsze z nich to:
- tytoń,
- wysokie ciśnienie krwi,
- wysokie BMI (otyłość),
- ryzyka żywieniowe,
- wysokie stężenie glukozy we krwi (cukrzyca),
- alkohol,
- wysokie stężenie cholesterolu LDL,
- zanieczyszczenie powietrza,
- zaburzenia czynności nerek,
- osteoporoza.
Wykształcenie zdrowych nawyków to zadanie nie tylko dla medycyny
W dokumencie wskazano nie tylko najważniejsze zagrożenia i problemy zdrowotne Polaków, aktualną organizację leczenia, ale także sformułowano rekomendacje działań w walce z tymi niebezpieczeństwami. Autorzy opracowania zwracają uwagę, że większość wymienionych schorzeń należy do tzw. chorób cywilizacyjnych. Na ich występowanie wpływa więc przede wszystkim styl życia, który obecnie charakteryzuje m.in. palnie tytoniu, niewłaściwa dieta, niewielka aktywność fizyczna czy nadmierne spożywanie alkoholu. Stąd profilaktyka, obejmująca zarówno przemyślaną ofertę systemu opieki zdrowotnej oraz promocję nowego podejścia do stylu życia, wydaje się być najskuteczniejszym i najtańszym sposobem na walkę z największymi zagrożeniami zdrowotnymi społeczeństwa.
– Wykształcenie zdrowych nawyków to zadanie nie tylko dla medycyny – znaczącą rolę powinien odgrywać m.in. system edukacji, aktywizacja ruchowa dzieci i młodzieży, wsparcie pracowników firm i instytucji w aktywnym spędzaniu wolnego czasu, skuteczne programy walki z nałogami, wreszcie mądre rozwiązania legislacyjne wspierające zachowania prozdrowotne – zauważa na łamach dokumentu programowego dr Janusz Krupa, prezes Instytutu Człowieka Świadomego. – Takie podejście to nie tylko korzyść dla poszczególnych osób, to także wymierna korzyść w skali całego kraju, gospodarki, poczucia szczęścia społecznego i korzystania z dobrodziejstw współczesnego świata.
Cały raport dostępny pod adresem: https://instytutczlowiekaswiadomego.pl/reports/Dokument_programowy_Kluczowe_ryzyka_zdrowotne_w_Polsce_-_stan_na_styczen_2024r.pdf
Źródło: Puls Medycyny
![Leczenie nowotworów immunoterapią może być nawet dwa i pół razy skuteczniejsze [BADANIA]](https://images.pb.pl/filtered/1866992d-ce9a-4b6b-afc4-e173abdff81a/47549de1-e603-5b47-aea2-3d6925851747_xc_l.jpg)





![W Europie zanieczyszczenia powietrza powodują 800 tys. zgonów rocznie [WIDEO]](https://images.pb.pl/filtered/84b29d13-0727-4f42-8b21-de9566273376/76b0a951-3dc2-5503-975c-34480424e917_xc_l.jpg)
![Szansa na poprawę jakości życia dla pacjentów z HS [WIDEO]](https://images.pb.pl/filtered/08d54b79-36f0-499d-9e5e-731b6fdc1725/5e01a470-0cd4-51a2-9c4e-afeee2fc55b0_xc_l.png)






