Konsekwencje pandemii COVID-19 w populacji chorych na nadciśnienie tętnicze
Po blisko ośmiu miesiącach trwania pandemii COVID-19 można już ocenić, w jak dużym stopniu wpłynęła ona na czynniki ryzyka sercowo-naczyniowego u chorych na nadciśnienie tętnicze. Prześledzimy te zmiany, rozpatrując uwarunkowania każdego z tych czynników.

 6
6




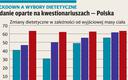
Czy istnieje związek pomiędzy pandemią COVID-19 a chorobami układu sercowo-naczyniowego?
Trwająca od marca pandemia COVID-19 ujawniła związek pomiędzy infekcją wirusem SARS-CoV-2 a rozwojem niekorzystnych zmian w układzie sercowo-naczyniowym. Dotychczasowe obserwacje kliniczne wskazują, że zmiany te występują u około 20-30 proc. hospitalizowanych chorych.
Rokowanie pacjenta z infekcją COVID-19 w dużej mierze zależy od płci i wieku oraz stanów/schorzeń współistniejących: cukrzycy, otyłości, chorób układu sercowo-naczyniowego i oddechowego. Poza incydentami żylnej choroby zakrzepowo-zatorowej, ostrymi zespołami wieńcowymi czy pojedynczymi przypadkami zapalenia mięśnia sercowego, powikłanymi ostrą niewydolnością serca, do obrazu klinicznego należą również arytmie, których występowanie może mieć związek z leczeniem zakażenia SARS-CoV-2.
Na początku pandemii sugerowano również istnienie związku pomiędzy nadciśnieniem tętniczym a większą zapadalnością i cięższym przebiegiem klinicznym infekcji COVID-19. Większość dostępnych badań klinicznych nie potwierdziła jednak tego związku, wskazując przede wszystkim na niekorzystną rolę chorób współistniejących.
Nie ma również podstaw, aby sądzić, że terapia lekami hamującymi układ renina-angiotensyna-aldosteron może niekorzystnie wpływać na przebieg infekcji COVID-19.
W jakim stopniu pandemia COVID-19 oddziałuje na czynniki ryzyka sercowo-naczyniowego?
Z perspektywy blisko ośmiu miesięcy trwania pandemii COVID-19 zyskujemy coraz więcej dowodów, że wywiera ona niekorzystny wpływ na czynniki ryzyka rozwoju nadciśnienia tętniczego. Dotyczy to zwłaszcza niektórych klasycznych i zazwyczaj modyfikowalnych czynników ryzyka, do których należą: nadmierne spożycie alkoholu, palenie tytoniu, mała aktywność fizyczna czy otyłość.
Warto zaznaczyć, że pandemia COVID-19 oddziałuje również na szereg nowo postulowanych czynników ryzyka rozwoju nadciśnienia tętniczego, takich jak: zaburzona jakość snu, bezsenność, depresja, migracja czy niski status socjoekonomiczny. Niedawno opublikowane wyniki badań przeprowadzonych w Chinach i Włoszech wykazały występowanie dłuższego czasu snu przy jednoczesnej gorszej jego jakości oraz bardzo wyraźny wzrost (w zakresie 13,6-37 proc.) częstości nowych przypadków bezsenności.
Trzeba też odnotować potencjalnie „korzystny” wpływ pandemii COVID-19 na dwa nowe, ważne czynniki ryzyka nadciśnienia tętniczego — natężenie hałasu oraz stopień zanieczyszczenia powietrza. Dotychczasowe obserwacje wskazują, że okres pandemii i wynikające z niej restrykcje znacząco ograniczyły na terenie całej Europy niekorzystne oddziaływanie hałasu, zwłaszcza lotniczego, oraz zanieczyszczenie środowiska, na co miało wpływ zmniejszenie używania wszystkich środków komunikacji.
Epidemia COVID-19: Jakie zmiany zaszły w spożyciu alkoholu?
Alkohol wywiera wiele niekorzystnych działań na układ sercowo-naczyniowy, przyczyniając się m.in. do rozwoju subklinicznej dysfunkcji lewej komory serca oraz zwiększając częstość zdarzeń sercowych i mózgowych na podłożu udaru niedokrwiennego lub krwotocznego. Udokumentowany jest również wpływ spożycia alkoholu na zwiększanie śmiertelności z przyczyn naczyniowo-sercowych.
Badania epidemiologiczne jednoznacznie wskazują, że zwłaszcza nadmierne spożycie alkoholu — ze względu na związek z wysokością ciśnienia tętniczego — stanowi potencjalnie modyfikowalny czynnik ryzyka rozwoju nadciśnienia tętniczego.
Podkreśla się również związek pomiędzy ilością spożywanego alkoholu a rozwojem trudnego w kontroli, opornego nadciśnienia tętniczego oraz relację pomiędzy zaprzestaniem picia alkoholu a obniżeniem ciśnienia tętniczego (obniżenie o 7,2 mm Hg średniego RR).
W ciągu ostatnich kilku miesięcy ujawniły się: znaczący wpływ pandemii COVID-19 na ten tak ważny czynnik ryzyka u chorych na nadciśnienie tętnicze, jak również waga tego problemu w wymiarze społecznym. Wykazano, że różne sposoby ograniczania rozprzestrzeniania się wirusa SARS-CoV-2 — a zwłaszcza społeczne dystansowanie się, nakaz pozostawania w domu czy kwarantanna — w znaczący sposób niekorzystnie wpływają na zdrowie psychiczne i w wielu krajach wydatnie sprzyjają wzrostowi spożycia alkoholu.
Dotychczasowe badania jednoznacznie wskazują na relację pomiędzy pandemią COVID-19 a zwiększeniem sprzedaży i spożycia alkoholu, co częściowo wynika z zamykania restauracji i pubów, sprzyja zaś piciu w domowej izolacji. Analiza rynku sprzedaży alkoholu w Stanach Zjednoczonych w marcu wskazuje na jego wzrost o 55 proc. w stosunku do analogicznego okresu ubiegłego roku. Podobne zjawisko obserwowano w Kanadzie, zwłaszcza w odniesieniu do osób w przedziale wieku 35-54 lata. Wśród nich aż 44 proc. ankietowanych przypisywało zwiększenie spożycia alkoholu stresowi wynikającemu z pandemii i jej społecznych konsekwencji — wzrostu bezrobocia, obniżenia dochodów czy ograniczenia kontaktów międzyludzkich.
Podkreśla się także inne następstwa izolacji w wymiarze społecznym — dochodzi do wysoce negatywnego zjawiska nadużywania alkoholu przez rodziców w obecności dzieci, a w następstwie wzrostu przemocy domowej oraz zaniedbywania opieki nad dziećmi.
W Wielkiej Brytanii sprzedaż alkoholu w marcu 2020 r. wzrosła o 31,4 proc. w stosunku do marca 2019 r. (według raportu Office for National Statistics). Z kolei dane pochodzące z Commonwealth Bank w Australii wskazują na 34-procentowe zwiększenie w marcu 2020 r. wydatków na alkohol, przy czym zanotowano gwałtowny wzrost — w zakresie 50-500 proc. — sprzedaży alkoholu przez Internet w porównaniu z marcem 2019 r.
Jest interesujące, że w wymiarze globalnym trendy w sprzedaży i spożywaniu alkoholu wykazują znaczące różnice geograficzne. Na przykład na początku pandemii COVID-19 władze Indii czy Republiki Południowej Afryki zadecydowały o całkowitym zakazie sprzedaży alkoholu w tych krajach.
Podsumowując, w okresie pandemii COVID-19 na wielu kontynentach odnotowano duży wzrost sprzedaży i spożycia alkoholu. Niewątpliwie w obserwacji odległej przyczyni się to do pogorszenia kontroli ciśnienia u chorych na nadciśnienie tętnicze oraz przełoży się na wzrost ciśnienia tętniczego w ogólnej populacji.
Czy pandemia COVID-19 zmieniła nawyk palenia tytoniu?
Palenie tytoniu stanowi jeden z najważniejszych czynników ryzyka chorób układu sercowo-naczyniowego.
Nałogowe palenie papierosów (>20 na dobę) jest związane z istotnym, trwałym wzrostem ciśnienia tętniczego oraz zwiększeniem masy lewej komory serca. Ponadto palenie tytoniu wywiera uogólniony, niekorzystny wpływ na układ sercowo-naczyniowy, prowadząc do upośledzenia funkcji śródbłonka naczyniowego, zwiększenia stresu oksydacyjnego oraz zaburzenia funkcji układu immunologicznego.
Nałóg palenia tytoniu szczególnie negatywnie zaznaczył się w warunkach pandemii COVID-19. Dotychczasowe badania kliniczne wskazują bowiem na wysoce niekorzystny wpływ palenia tytoniu na zwiększenie ryzyka infekcji o etiologii bakteryjnej i wirusowej oraz powikłań w układzie oddechowym. Należy jednak zaznaczyć, że konieczne jest zachowanie bardzo dużej ostrożności w interpretacji zarówno publikacji, jak i doniesień prasowych dotyczących tego zagadnienia. Niezwykle szybkie tempo recenzowania i publikowania prac dotyczących klinicznych aspektów infekcji COVID-19 powoduje, że niekiedy do mediów przenikają zupełnie niepotwierdzone informacje. Ilustracją tego zjawiska może być rozpowszechnianie przez francuskie media wiadomości o „ochronnym” wpływie palenia papierosów przed infekcją COVID-19. Informacja ta była oparta na niepoddanej recenzji publikacji.
Dotychczasowe badania kliniczne pozwalają na ustalenie, że palenie tytoniu w dobie pandemii może zwiększać ryzyko poważnych powikłań u chorych z infekcją COVID-19 i stanowi istotny czynnik ryzyka ciężkiego przebiegu choroby. Z poglądem tym jest zbieżne stanowisko Światowej Organizacji Zdrowia (WHO), uznającej palenie tytoniu za istotny czynnik ryzyka cięższego przebiegu infekcji COVID-19.
Analizując wpływ pandemii COVID-19 na nałóg palenia tytoniu, można wysunąć z jednej strony przypuszczenie, że społeczne dystansowanie się czy nakaz pozostawania w domu mogą sprzyjać próbom zaniechania palenia przez nałogowych palaczy, zwłaszcza gdy przebywają tam również osoby niepalące. Z drugiej zaś strony można sądzić, że przewlekły stres, wynikający ze wspomnianych już następstw pandemii COVID-19, może wręcz przeciwnie — sprzyjać zwiększeniu liczby wypalanych papierosów i innych wyrobów tytoniowych.
Jak dotychczas ukazało się stosunkowo niewiele wyników badań przedstawiających wpływ pandemii COVID-19 na nawyk palenia tytoniu. Badania przeprowadzone w Australii, Chinach i we Włoszech wskazują, że od początku trwania pandemia nie miała istotnego wpływu na palenie tytoniu wśród osób dotychczas niepalących. Natomiast badanie australijskie wykazało, że wśród palaczy: 38,4 proc., 16,3 proc. oraz 49,9 proc. deklarowało odpowiednio: ten sam poziom, zmniejszenie i wzrost liczby wypalanych papierosów. W tej ostatniej grupie notowano bardziej wyrażony stopień depresji, niepokoju oraz stresu wiązany z pandemią i jej społecznymi następstwami.
Interesujące dane przedstawiła British American Tobacco, druga pod względem wielkości na świecie korporacja tytoniowa — potwierdzają one dotychczasowe obserwacje, że pandemia COVID-19 nie zmieniła trendu w sprzedaży i nawyku palenia produktów tytoniowych, w tym papierosów.
Reasumując, dotychczasowe, stosunkowo nieliczne badania, oparte na względnie małych grupach uczestników, nie wskazują na zmiany w nawyku palenia, sprzedaży i ilości wypalanych produktów tytoniowych w wymiarze globalnym. Nie są jednak dostępne dane odnośnie do nawyku palenia tytoniu wśród chorych na nadciśnienie tętnicze.
Czy w dobie COVID-19 możemy mówić o spadku aktywności fizycznej?
Okres pandemii COVID-19 łączy się z obawą istotnego zmniejszenia aktywności fizycznej, wynikającego ze społecznego dystansowania się czy nakazu pozostawania w domu. Na te niekorzystne zjawiska nakłada się jednoczesne zwiększenie zakresu pracy zdalnej, sprzyjającej siedzącemu trybowi życia.
Jak dotychczas istnieje ograniczona liczba badań oceniających stopień aktywności fizycznej w okresie pandemii COVID-19 w ogólnej populacji oraz u chorych na nadciśnienie tętnicze. Lukę tę częściowo wypełniają dane pochodzące z systemu Fitbit, śledzącego aktywność fizyczną blisko 30 mln użytkowników i wskazujące na istotne ograniczenie liczby rejestrowanych kroków w marcu 2020 r. w porównaniu z analogicznym okresem 2019 r.
Jest interesujące, że tak znaczące obniżenie pośrednio szacowanej aktywności fizycznej było w największym stopniu wyrażone w krajach najbardziej dotkniętych pandemią COVID-19 — Hiszpanii oraz Włoszech, gdzie notowano jej obniżenie odpowiednio o 38 proc. oraz 25 proc. W Szwecji, charakteryzującej się najbardziej liberalnym podejściem do ograniczeń wynikających z pandemii COVID-19, spadek ten wynosił tylko 9 proc.
Jakkolwiek nie można dokonywać porównań w sposób bezpośredni, obserwacje te znajdują przeniesienie na wyniki wcześniejszych badań, wskazujące, że porównywalne zmniejszenie liczby wykonywanych kroków przekładało się na wzrost ciśnienia skurczowego o 7 mm Hg.
Na obecnym etapie trwania pandemii COVID-19 rekomendacje Europejskiego Towarzystwa Kardiologicznego oraz Europejskiego Towarzystwa Nadciśnienia Tętniczego dotyczące zakresu aktywności fizycznej nie znajdują pełnego przeniesienia na restrykcje wynikające z pandemii COVID-19. Szczególnie trudne jest zalecanie co najmniej 30-minutowego umiarkowanego wysiłku fizycznego — spaceru, joggingu, jazdy na rowerze czy pływania przez 5-7 dni w tygodniu. Z punktu widzenia wykonalności, zalecane są programy zwiększania aktywności fizycznej w obrębie domu, jak wchodzenie na schody czy naprzemienne wchodzenie/schodzenie na krzesło czy inne sprzęty domowe.
Czy pandemia COVID-19 sprzyja zwiększeniu masy ciała? Czy otyłość ma wpływ na przebieg infekcji wirusem SARS-CoV-2?
Dotychczasowe obserwacje kliniczne wskazują, że otyłość (definiowana podwyższonym wskaźnikiem masy ciała) jest silnym czynnikiem ryzyka cięższego przebiegu infekcji COVID-19. Argumentów dostarczają dane, że blisko 85 proc. chorych z infekcją wirusem SARS-CoV-2 wymagało mechanicznej wentylacji, natomiast aż 62 proc. pacjentów z otyłością zmarło w leczonej populacji w Seattle (USA). Dane pochodzące z Nowego Jorku wskazują ponadto, że BMI >40 stanowił drugi, obok podeszłego wieku, niezależny czynnik ryzyka hospitalizacji.
Wyrażany jest pogląd, że czynnikami pogorszenia ryzyka zgonu u osób otyłych jest zmniejszona u nich efektywna objętość płuc i zmniejszona siła mięśni oddechowych, zwłaszcza współistniejąca z cukrzycą typu 2.
Należy również podkreślić, że okres pandemii COVID-19 i restrykcji sprzyja zwiększaniu BMI, a w następstwie wzrostowi ciśnienia tętniczego oraz gorszej jego kontroli u chorych na nadciśnienie tętnicze.
Wpływ pandemii COVID-19 na omawiany czynnik ryzyka sercowo--naczyniowego jest szczególnie widoczny u dzieci i młodzieży. Dotychczasowe badania wskazują jednoznacznie, że zdalna nauka, ograniczenie aktywności fizycznej, zmiana diety i liczby spożywanych posiłków, wywołane nakazem pozostawania w domu, przyczyniają się w tych grupach wiekowych do istotnego wzrostu BMI.
Czy pandemia COVID-19 wpływa na zalecenia leczenia farmakologicznego nadciśnienia tętniczego?
Bez wątpienia nie ma dotychczas danych, które uzasadniałyby modyfikację leczenia hipotensyjnego tylko i wyłącznie z uwagi na pandnemię COVID-19, zwłaszcza w odniesieniu do stosowania leków hamujących układ renina-angiotensyna. Leczenie skojarzone oparte na tych lekach, a w przypadku chorych dużego ryzyka sercowo-naczyniowego, zwłaszcza z powodu chorób serca, oparte na inhibitorach konwertazy angiotensyny stanowi podstawę terapii nadciśnienia tętniczego. Dostępność 2- i 3-lekowych preparatów złożonych opartych na inhibitorach konwertazy angiotensyny ułatwia terapię nadciśnienia tętniczego także w okresie pandemii COVID-19.
Postępowanie z chorym na nadciśnienie tętnicze w okresie pandemii COVID-19
- Nowe przypadki nadciśnienia tętniczego powinny być rozpoznane i leczone nawet w okresie najbardziej wyrażonych restrykcji pandemii COVID-19 — podczas nakazu pozostawania w domu czy społecznego dystansowania się.
- W czasie nakazu pozostawania w domu oraz społecznego dystansowania się zaleca się każdego dnia, w miarę możliwości, spożywanie świeżych i nieprzetworzonych produktów żywnościowych. Sprzyja to istotnemu ograniczeniu dużych ilości sodu w diecie z jej niekorzystnym wpływem na wysokość RR oraz ryzyko sercowo-naczyniowe u chorych na nadciśnienie tętnicze.
- Zaleca się upowszechnianie w czasie trwania pandemii COVID-19 rekomendacji Europejskiego Towarzystwa Kardiologicznego oraz Europejskiego Towarzystwa Nadciśnienia Tętniczego z 2018 r., zalecających ograniczenie spożycia alkoholu do odpowiednio 14 oraz 8 jednostek u mężczyzn i kobiet (1 jednostka = 125 ml wina lub 250 ml piwa). Podkreśla się również znaczenie teleporad dla osób uzależnionych od alkoholu, które powinny być wydawane przez instytucje opieki zdrowotnej.
- W okresie trwania pandemii COVID-19 zaleca się promowanie wirtualnych programów wspierających zaniechanie palenia tytoniu.
- Długoterminowa opieka nad chorym na nadciśnienie tętnicze podczas oraz po okresie pandemii COVID-19 powinna uwzględniać profil psychologiczny pacjenta, ocenę stopnia nasilenia stresu oraz depresji.
- Oddziaływanie pandemii COVID-19 na wysokość RR oraz na zmiany profilu dobowego u chorych na nadciśnienie tętnicze wykazuje znaczące różnice międzyosobnicze, w zależności od wyjściowej charakterystyki i stanu równowagi pomiędzy czynnikami podnoszącymi i obniżającymi RR.
- Metody zapewniające kontrolę RR u chorych na nadciśnienie tętnicze w okresie po ustąpieniu pandemii COVID-19 powinny ulec zintensyfikowaniu — chorzy powinni być motywowani do przywrócenia stylu życia sprzed pandemii, m.in. do zwiększenia aktywności fizycznej.
- Podczas wizyt/telewizyt trzeba oceniać stopień kontroli ciśnienia tętniczego — w przypadku niedostatecznej kontroli leczenie trzeba intensyfikować, można w tym celu wykorzystać preparaty złożone.
Autorzy: prof. dr hab. n. med. Andrzej Januszewicz, kierownik Kliniki Nadciśnienia Tętniczego w Narodowym Instytucie Kardiologii w Warszawie, konsultant krajowy w dziedzinie hipertensjologii; dr hab. n. med. Piotr Dobrowolski, Klinika Nadciśnienia Tętniczego Narodowego Instytutu Kardiologii w Warszawie; prof. dr hab. n. med. Aleksander Prejbisz, Klinika Nadciśnienia Tętniczego Narodowego Instytutu Kardiologii w Warszawie
Źródło: Puls Medycyny




![W Europie zanieczyszczenia powietrza powodują 800 tys. zgonów rocznie [WIDEO]](https://images.pb.pl/filtered/84b29d13-0727-4f42-8b21-de9566273376/76b0a951-3dc2-5503-975c-34480424e917_xc_l.jpg)
![Szansa na poprawę jakości życia dla pacjentów z HS [WIDEO]](https://images.pb.pl/filtered/08d54b79-36f0-499d-9e5e-731b6fdc1725/5e01a470-0cd4-51a2-9c4e-afeee2fc55b0_xc_l.png)






